
Симптоматически панкреатит у женщин не отличается от проявлений этого заболевания у мужчин. Разнятся некоторые причины развития воспаления поджелудочной и уже озвученные статистические данные. На что стоит обратить внимание женщинам, чтобы определить у себя признаки этой опасной патологии, как себя вести, чтобы обострения не повторялись, – читайте в нашем материале.
Острый панкреатит
Особенность острого течения панкреатита заключается в необходимости срочной госпитализации и применении интенсивной терапии. Это связано не только с тяжестью симптомов болезни у женщин, но и опасностью развития осложнений, нередко требующих хирургического вмешательства. Чтобы понять, находитесь ли вы в группе риска, узнайте, от чего возникает панкреатит.
Причины болезни поджелудочной железы у взрослых женщин
Клиницисты во всем мире выделяют 2 основные причины развития панкреатита:
- злоупотребление алкогольными напитками (до 70% случаев);
- билиарные, то есть относящиеся к системе желчеотделения, патологии (до 20%).
Первая довольно редко бывает причиной воспаления поджелудочной у женщин, чего не скажешь о второй.
[wpmfc_cab_si]Панкреатит у женщин чаще всего провоцируется желчнокаменной болезнью, кистами желчных протоков, стенозом сфинктера Одди и другими панкреатобилиарными патологиями.[/wpmfc_cab_si]

Провоцирующими факторами также являются:
- травмы живота и абдоминальные (на органах брюшной полости) операции, в том числе по пересадке почек;
- сахарный диабет;
- вирусные гепатиты B и C;
- глистные инвазии;
- эпидемический паротит;
- опухоли околощитовидных желёз;
- рак поджелудочной железы;
- токсическое поражение паренхимы поджелудочной в результате длительного приема некоторых лекарств;
- тяжёлая наследственность.
Причины развития билиарных патологий – ожирение, избыточное потребление холестеринсодержащих продуктов – также являются факторами риска возникновения панкреатита.
По каким первым признакам можно определить болезнь
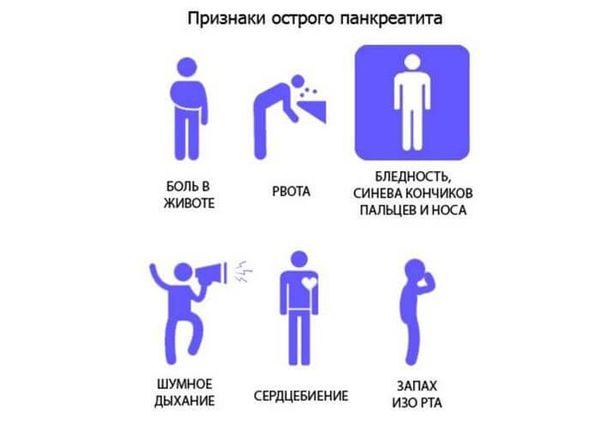
Приступ острого панкреатита женщине сложно не заметить, так как он проявляется очень яркими признаками:
- острой болью в верхней части живота;
- многократной, не приносящей облегчения, рвотой;
- вздутием живота.
Перечисленные симптомы относятся к так называемой триаде Мондора, считающейся первым определяющим признаком острого воспаления поджелудочной. Симптомы острого панкреатита быстро нарастают, ухудшая и без того тяжелое состояние при воспалении поджелудочной железы.
[wpmfc_cab_sw]Приступ острого панкреатита можно определить по триаде Мондора или совокупности нескольких характерных симптомов.[/wpmfc_cab_sw]
Где и как болит
Одним из первых признаков острого панкреатита является болевой синдром, который характеризуется высокой интенсивностью. Боль не имеет чёткой локализации (особенно при билиарном панкреатите), но настолько сильна, что женщина может упасть в обморок.
О том, что болезненные признаки являются симптомом острого воспаления поджелудочной, говорят их внезапность и широкая распространённость: болит верхний отдел живота, отдаёт в область сердца, плечо и лопатку, боль опоясывает всю среднюю часть туловища.
Другие симптомы
Помимо острой боли, признаков интоксикации и диспепсии, известны другие симптомы острого панкреатита. В зависимости от фоновых заболеваний наблюдаются:
- резкое падение артериального давления;
- тахикардия (учащённый пульс);
- повышенная потливость;
- бледность кожных покровов или их желтушность (при наличии билиарных расстройств).
Желтуха как симптом панкреатита чаще всего возникает при сопутствующей желчнокаменной болезни.
Хронический панкреатит
Менее выраженными, но также весьма характерными симптомами у взрослых женщин проявляется хронический панкреатит. Его симптоматика несколько отличается от проявлений острой формы.
От чего появляется
К хроническому воспалению поджелудочной железы предрасположены женщины:
- с отягощённой наследственностью;
- избыточным весом;
- заболеваниями ЖКТ.
Чтобы выяснить, от чего появляется панкреатит в конкретном случае, женщине необходимо пройти комплекс диагностических процедур.
Симптомы при обострении и вне его
Хроническое воспаление поджелудочной железы часто протекает бессимптомно, или его признаки настолько слабы, что женщина не обращает на них внимания. Систематические погрешности в питании могут привести к обострению хронического панкреатита с симптомами, похожими на острую форму болезни. Ели отмечаются признаки тяжелого течения (триада Мондора + тахикардия, падение давления, обморочное состояние), необходима срочная госпитализация.
В некоторых случаях обострение хронического панкреатита не сопровождается яркими симптомами, что дает возможность лечения взрослых женщин дома.
Вне обострений хроническая патология проявляется периодической или постоянной тяжестью или болью в верхней части живота или под ребрами. Со временем болевой синдром уступает место дискомфорту в левом подреберье. Заподозрить хронический панкреатит можно по дополнительным признакам:
- сухости и обложенности языка желтоватым налётом;
- атрофии подкожной клетчатки в области проекции поджелудочной железы на передней брюшной стенке;
- нарушениями стула (большим количеством каловых масс, осветлением и зловонностью кала).
Многие больные жалуются на периодическую тошноту, усиливающуюся после еды, или потерю аппетита.
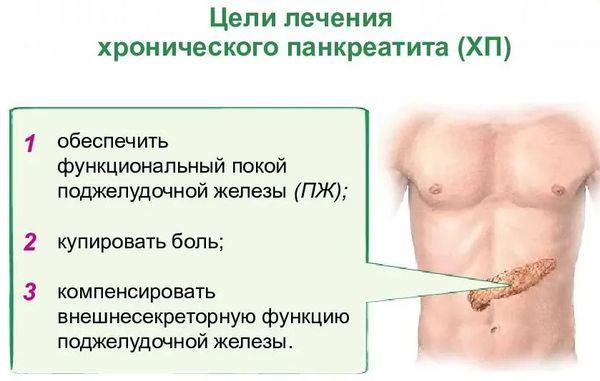
Лечение: методы и препараты
Тактика лечения панкреатита зависит от формы заболевания (острая или хроническая), тяжести течения и осложнений. При тяжёлой острой форме показаны:
- голод от 1 до 3 суток, разрешается только питьё и при необходимости парентеральное, то есть в обход кишечника, внутривенное, питание;
- холод на область поджелудочной железы;
- постельный режим.
Все эти меры позволяют обеспечить функциональный покой поджелудочной железы. Для восстановления её функций необходимо постепенное возвращение к пероральному питанию с соблюдением строгих ограничений в пище.
В рамках медикаментозной терапии для лечения взрослых женщин используются препараты нескольких групп:
- Обезболивающие. Анальгетики, миотропные спазмолитики, в тяжелых случаях – опиоидные средства, эпидуральная блокада.
- Электролиты. Препараты этой группы вливаются внутривенно во избежание развития панкреонекроза при остром панкреатите.
- Антибиотики. Цефалоспорины последних поколений, фторхинолоны в комплексе с нитромидазолами и другие эффективные средства назначаются с целью профилактики инфекционных осложнений.
- Блокаторы секреции желудка. Ингибиторы H2-рецепторов и блокаторы протонной помпы способствуют снижению выработки соляной кислоты, что в конечном итоге приводит к уменьшению секреции панкреатического сока.
- Ферменты. Комплекс панкреатических энзимов назначается в рамках заместительной терапии. Они помогают улучшить пищеварение и всасывание питательных веществ.
В зависимости от тяжести течения и сопутствующих нарушений используются препараты для стабилизации метаболизма, артериального давления, селективного (избирательного) угнетения панкреатической секреции. При развитии абсцессов, кист и других образований проводится хирургическое лечение.
Соблюдение диеты
Медикаментозная терапия при панкреатите не принесёт эффекта, если не соблюдается диета. Ограничения в рационе предусмотрены как для лечения острого воспаления (вспомним голод в первые 1-3 суток), так и при ведении хронического панкреатита. Из рациона должны быть исключены:
- спиртосодержащие, газированные и чрезмерно сладкие напитки (например, соки);
- жирные, острые, солёные, копчёные продукты;
- жареная пища;
- консервы.
Питаться необходимо так, чтобы поджелудочной железе был обеспечен максимально щадящий режим, то есть часто и небольшими порциями. Переедание недопустимо.
Пища должна быть измельчённой, хорошо проваренной, тёплой. Овощи и фрукты также следует отваривать. Сырыми можно есть только мякоть томатов, абрикос и персиков полной зрелости. В каждом конкретном случае врачом даются индивидуальные рекомендации по соблюдению диеты с учётом сопутствующих заболеваний.

Возможные осложнения и прогноз
Несвоевременное лечение или несоблюдение рекомендаций врача приводит к быстрому прогрессированию воспаления, деструкции поджелудочной железы и тяжёлым осложнениям:
- гнойно-некротической флегмоне забрюшинного пространства;
- внешнесекреторной и полиорганной недостаточности;
- вторичному сахарному диабету;
- формированию и нагноению кист;
- перитониту;
- опухоли поджелудочной железы.
Прогноз зависит от тяжести течения, давности заболевания и структурных повреждений органа. При наличии менее 3 симптомов в острой фазе прогноз относительно благоприятный. Редкие рецидивы при хроническом панкреатите также являются признаком благоприятного течения.
Полезное видео
Посмотрите советы врача про лечение острого и хронического панкреатита:
Заключение
- К развитию панкреатита склонны женщины с билиарными патологиями, избыточным весом и другими факторами риска.
- Острый приступ панкреатита распознаётся по триаде Мондора и сопутствующим признакам. Хроническому воспалению свойственны дискомфорт в подреберье, нарушения стула и аппетита.
- Лечение панкреатита должно быть комплексным. Особое внимание женщине следует уделить соблюдению диеты.